Ten artykuł szczegółowo wyjaśnia, jakie badania krwi są najczęściej zlecane przez urologa, dlaczego są one kluczowe dla prawidłowej diagnozy schorzeń układu moczowo-płciowego oraz jak prawidłowo się do nich przygotować. Dowiesz się, co oznaczają poszczególne wyniki i kiedy powinieneś je wykonać, aby świadomie zadbać o swoje zdrowie.
Jakie badania krwi zleca urolog i dlaczego są kluczowe dla Twojego zdrowia?
- PSA (swoisty antygen sterczowy) to podstawowy marker diagnostyczny w kierunku przerostu i raka prostaty, zalecany profilaktycznie mężczyznom po 45. roku życia.
- Kreatynina i eGFR służą do oceny wydolności nerek, co jest niezbędne w diagnostyce chorób nerek, kamicy czy problemów z oddawaniem moczu.
- Testosteron, Prolaktyna (PRL), LH, FSH są badane w przypadku zaburzeń płodności, erekcji lub obniżonego libido u mężczyzn.
- AFP i beta-hCG to markery nowotworowe wykorzystywane w diagnostyce raka jądra.
- Morfologia krwi, CRP i OB to badania uzupełniające, oceniające ogólny stan zdrowia, wykrywające stany zapalne i niedokrwistość.
- Kwas moczowy jest badany w kontekście ryzyka kamicy moczanowej.
Badania krwi u urologa: dlaczego są tak ważne dla diagnozy?
Jako ekspertka w dziedzinie diagnostyki, zawsze podkreślam, że badania krwi stanowią niezwykle cenne źródło informacji dla urologa. Pozwalają one na wgląd w wewnętrzne procesy organizmu, które są niewidoczne podczas standardowego badania fizykalnego. Dzięki nim możemy precyzyjnie ocenić funkcjonowanie kluczowych narządów układu moczowo-płciowego, takich jak nerki czy prostata, a także wykryć stany zapalne, zaburzenia hormonalne czy nawet markery nowotworowe na wczesnym etapie. To właśnie krew dostarcza nam obiektywnych danych, które są fundamentem do postawienia prawidłowej diagnozy i zaplanowania skutecznej terapii. Bez tych badań, wiele schorzeń mogłoby pozostać niezauważonych, co znacząco opóźniłoby leczenie i mogłoby mieć poważne konsekwencje dla zdrowia pacjenta.
Kiedy lekarz decyduje o skierowaniu na badania? Objawy, które powinny Cię zaniepokoić
Decyzja o skierowaniu na badania krwi zawsze opiera się na dokładnym wywiadzie medycznym i ocenie objawów zgłaszanych przez pacjenta. Istnieje szereg sygnałów, które powinny skłonić zarówno Ciebie, jak i urologa do pogłębionej diagnostyki:
- Problemy z oddawaniem moczu: Częstomocz, nagłe parcie na mocz, ból lub pieczenie podczas mikcji, trudności w rozpoczęciu lub zatrzymaniu strumienia moczu, a także uczucie niepełnego opróżnienia pęcherza.
- Ból w okolicach miednicy, podbrzusza, jąder lub nerek: Ból może być ostry lub przewlekły i często wskazuje na proces zapalny, kamicę lub inne schorzenia.
- Zaburzenia erekcji lub obniżone libido: Mogą być objawem zaburzeń hormonalnych, które wymagają szczegółowej diagnostyki.
- Podejrzenie kamicy nerkowej lub infekcji układu moczowego: Nawracające infekcje, gorączka, dreszcze, a także kolka nerkowa to jasne wskazania do badań.
- Profilaktyka u mężczyzn po 45. roku życia: Szczególnie w kontekście prostaty, regularne badania są kluczowe dla wczesnego wykrywania potencjalnych problemów.
- Obecność krwi w moczu (hematuria): Nawet niewielka ilość krwi, widoczna lub wykryta w badaniu laboratoryjnym, zawsze wymaga pilnej diagnostyki urologicznej.
- Niepokojące zmiany w wyglądzie lub konsystencji jąder: Guzki, obrzęki, zmiany w rozmiarze czy ból w obrębie jąder.
PSA: kluczowe badanie w diagnostyce prostaty
Swoisty antygen sterczowy, czyli PSA (Prostate Specific Antigen), to białko produkowane wyłącznie przez komórki gruczołu krokowego (prostaty). W niewielkich ilościach jest ono obecne we krwi każdego mężczyzny. Jednakże, gdy dochodzi do powiększenia prostaty, stanu zapalnego, urazu lub rozwoju nowotworu, poziom PSA we krwi może wzrosnąć. Dlatego właśnie PSA jest podstawowym i niezastąpionym markerem w diagnostyce przerostu oraz raka prostaty. Jako urolog, zawsze zalecam profilaktyczne badanie PSA mężczyznom po 45. roku życia, a w przypadku występowania raka prostaty w rodzinie nawet wcześniej. Wczesne wykrycie nieprawidłowości daje największe szanse na skuteczne leczenie.
Jak interpretować wynik PSA? Normy wiekowe i co oznacza podwyższony poziom
Interpretacja wyniku PSA wymaga dużej ostrożności i zawsze powinna być dokonana przez lekarza urologa. Nie ma jednej uniwersalnej "normy", ponieważ poziom PSA może różnić się w zależności od wieku pacjenta. Ogólnie przyjmuje się, że im młodszy mężczyzna, tym niższy powinien być poziom PSA. Podwyższony poziom PSA nie oznacza automatycznie raka prostaty. Może świadczyć o wielu innych stanach, takich jak:
- Łagodny przerost prostaty (BPH): Jest to najczęstsza przyczyna podwyższonego PSA u starszych mężczyzn.
- Stan zapalny prostaty (prostatitis): Infekcje mogą znacząco podnieść poziom PSA, który zwykle wraca do normy po wyleczeniu.
- Uraz prostaty: Na przykład po jeździe na rowerze, cewnikowaniu czy intensywnym wysiłku fizycznym.
- Aktywność seksualna: Ejakulacja tuż przed badaniem może tymczasowo podnieść poziom PSA.
Dlatego tak ważne jest, aby przed badaniem unikać czynników, które mogą zafałszować wynik, a interpretację pozostawić specjaliście, który weźmie pod uwagę całościowy obraz kliniczny, historię medyczną i ewentualnie zleci dodatkowe badania.
PSA całkowite a PSA wolne: kiedy potrzebne jest dokładniejsze badanie?
Kiedy wynik PSA całkowitego jest niejednoznaczny lub znajduje się w tzw. "szarej strefie" (zazwyczaj między 4 a 10 ng/ml), urolog często decyduje się na zlecenie bardziej szczegółowego badania: oznaczenia PSA całkowitego (total PSA) oraz PSA wolnego (free PSA). PSA we krwi występuje w dwóch formach: związane z białkami oraz wolne. Stosunek PSA wolnego do całkowitego (fPSA/tPSA) jest bardzo pomocny w różnicowaniu łagodnego przerostu prostaty od raka. Niski stosunek fPSA/tPSA (poniżej 15-20%) może wskazywać na większe ryzyko raka prostaty, natomiast wyższy stosunek (powyżej 25%) częściej sugeruje łagodny przerost. To badanie pozwala mi, jako urologowi, na dokładniejszą ocenę ryzyka i podjęcie decyzji o dalszych krokach diagnostycznych, takich jak np. biopsja prostaty, bez konieczności niepotrzebnego narażania pacjenta na inwazyjne procedury.
Kreatynina i eGFR: ocena pracy nerek
Kreatynina to produkt przemiany materii, który powstaje w mięśniach podczas ich pracy. Jest ona wydalana z organizmu głównie przez nerki. Właśnie dlatego jej poziom we krwi jest podstawowym i niezwykle ważnym wskaźnikiem wydolności nerek. Kiedy nerki funkcjonują prawidłowo, skutecznie filtrują kreatyninę z krwi i usuwają ją z moczem. Jeśli jednak ich praca jest zaburzona, kreatynina zaczyna gromadzić się we krwi, a jej poziom wzrasta. Wzrost stężenia kreatyniny jest dla mnie, jako urologa, sygnałem, że funkcja nerkowa uległa pogorszeniu i wymaga dalszej diagnostyki. To badanie jest kluczowe w monitorowaniu pacjentów z chorobami nerek oraz w ocenie ryzyka przed zabiegami.
Wskaźnik eGFR: dlaczego to więcej niż tylko liczba?
Sam poziom kreatyniny daje nam ogólny obraz, ale by uzyskać precyzyjną ocenę funkcji nerek, zlecamy wyliczenie eGFR (estimated Glomerular Filtration Rate), czyli szacowanego współczynnika filtracji kłębuszkowej. eGFR to znacznie dokładniejszy miernik, ponieważ uwzględnia nie tylko poziom kreatyniny, ale także wiek, płeć i rasę pacjenta. Te czynniki mają wpływ na naturalne stężenie kreatyniny, dlatego ich uwzględnienie pozwala na bardziej precyzyjne określenie, jak efektywnie kłębuszki nerkowe filtrują krew. Wskaźnik eGFR jest kluczowy w diagnostyce i monitorowaniu przewlekłych chorób nerek, umożliwiając mi ocenę stopnia ich zaawansowania i wdrożenie odpowiedniego leczenia, zanim dojdzie do poważnych powikłań.
Jakie schorzenia urologiczne mogą wpływać na wyniki badań nerkowych?
Wiele schorzeń układu moczowo-płciowego ma bezpośredni wpływ na funkcjonowanie nerek, a co za tym idzie, na wyniki kreatyniny i eGFR. Jako urolog, zawsze biorę pod uwagę te zależności:
- Kamica nerkowa: Zwłaszcza gdy kamienie blokują odpływ moczu, prowadząc do zastoju i uszkodzenia nerek.
- Zakażenia układu moczowego: Szczególnie odmiedniczkowe zapalenie nerek, które może prowadzić do przewlekłego uszkodzenia tkanki nerkowej.
- Przewlekłe choroby nerek: Niezależnie od pierwotnej przyczyny, postępująca choroba nerek będzie objawiać się pogorszeniem wyników.
- Problemy z odpływem moczu: Na przykład spowodowane powiększeniem prostaty (BPH) u mężczyzn, zwężeniem cewki moczowej czy innymi przeszkodami w drogach moczowych, które prowadzą do cofania się moczu i uszkodzenia nerek.
- Niektóre nowotwory układu moczowego: Guzy nerek lub te, które uciskają drogi moczowe, mogą zaburzać ich funkcję.
Męskie hormony: kiedy urolog zleca badania?
Testosteron to najważniejszy męski hormon płciowy, odpowiedzialny za rozwój cech płciowych, libido, utrzymanie masy mięśniowej, gęstości kości, a także wpływa na nastrój i energię. Kiedy pacjent zgłasza objawy sugerujące niedobór testosteronu lub inne zaburzenia hormonalne, jako urolog zlecę odpowiednie badania. Do najczęstszych wskazań należą:
- Zaburzenia płodności: Niska jakość nasienia lub trudności z poczęciem dziecka.
- Problemy z erekcją (zaburzenia wzwodu): Mogą być związane z niskim poziomem testosteronu.
- Obniżone libido: Spadek zainteresowania seksem.
- Ogólne osłabienie i spadek energii: Przewlekłe zmęczenie, brak motywacji.
- Osteoporoza: Utrata gęstości kości, zwiększone ryzyko złamań.
- Ginekomastia: Powiększenie piersi u mężczyzn.
Oznaczenie poziomu testosteronu jest pierwszym krokiem w diagnostyce tych problemów.
Prolaktyna (PRL), LH, FSH: kiedy diagnostyka hormonalna jest bardziej złożona?
W niektórych przypadkach, zwłaszcza gdy podejrzewam bardziej złożone zaburzenia hormonalne, panel diagnostyczny rozszerzam o badania takie jak prolaktyna (PRL), hormon luteinizujący (LH) i folikulotropowy (FSH). Te hormony są produkowane przez przysadkę mózgową i odgrywają kluczową rolę w regulacji funkcji jąder. Ich poziom pozwala mi ocenić, czy problem leży w samych jądrach (np. ich niewydolność), czy też w przysadce mózgowej, która nie wysyła odpowiednich sygnałów. Badania te są szczególnie ważne w kontekście:
- Zaburzeń płodności: Pomagają zidentyfikować przyczynę problemów z produkcją nasienia.
- Hipogonadyzmu: Stanu, w którym organizm nie wytwarza wystarczającej ilości testosteronu.
- Ginekomastii: Mogą wskazywać na zaburzenia równowagi hormonalnej.
Złożona diagnostyka hormonalna pozwala mi na precyzyjne określenie źródła problemu i wdrożenie celowanego leczenia.
Jak zaburzenia hormonalne wpływają na zdrowie mężczyzny?
Zaburzenia hormonalne u mężczyzn, zwłaszcza niedobór testosteronu, mogą mieć dalekosiężne konsekwencje dla zdrowia i jakości życia. Z mojego doświadczenia wynika, że pacjenci często zgłaszają szeroki wachlarz objawów, które znacząco obniżają ich komfort. Oto najważniejsze z nich:
- Problemy z płodnością i obniżona jakość nasienia: Niska liczba plemników, ich słaba ruchliwość.
- Spadek libido i zaburzenia erekcji: Utrata zainteresowania seksem i trudności z osiągnięciem lub utrzymaniem wzwodu.
- Utrata masy mięśniowej i wzrost tkanki tłuszczowej: Zwłaszcza w okolicy brzucha, co zwiększa ryzyko chorób metabolicznych.
- Osteoporoza i zwiększone ryzyko złamań: Osłabienie kości, które stają się bardziej podatne na urazy.
- Zmiany nastroju, drażliwość, depresja: Hormony mają duży wpływ na psychikę i samopoczucie.
- Ginekomastia (powiększenie piersi): Może być wynikiem zaburzonej równowagi między testosteronem a estrogenami.
Wczesna diagnoza i leczenie tych zaburzeń są kluczowe dla poprawy jakości życia i zapobiegania poważniejszym problemom zdrowotnym.
Inne markery nowotworowe w urologii
Oprócz wspomnianego PSA, w urologii wykorzystujemy także inne markery nowotworowe, które są szczególnie ważne w diagnostyce i monitorowaniu niektórych typów raka. Dwa z nich to alfa-fetoproteina (AFP) i gonadotropina kosmówkowa (beta-hCG). Są one kluczowe w diagnostyce, ocenie zaawansowania i monitorowaniu leczenia raka jądra. Podwyższone poziomy tych markerów we krwi mogą wskazywać na obecność nowotworu, a ich monitorowanie po leczeniu pozwala ocenić skuteczność terapii i wcześnie wykryć ewentualną wznowę choroby. To niezwykle ważne narzędzia w moim arsenale diagnostycznym.
Kiedy i dlaczego lekarz może poszukiwać innych, specyficznych markerów?
W zależności od podejrzewanego typu nowotworu i jego lokalizacji, urolog może zlecać badania innych, mniej typowych markerów nowotworowych. Przykładowo, w przypadku podejrzenia raka pęcherza moczowego, mogą być analizowane markery w moczu, a w raku nerki inne specyficzne białka. Należy jednak pamiętać, że markery nowotworowe nigdy nie są jedynym kryterium diagnostycznym. Zawsze są one elementem szerszej diagnostyki, w połączeniu z badaniami obrazowymi (takimi jak USG, tomografia komputerowa, rezonans magnetyczny) oraz, co najważniejsze, z badaniem histopatologicznym materiału pobranego podczas biopsji. To kompleksowe podejście pozwala mi na postawienie pewnej diagnozy i zaplanowanie optymalnego leczenia.
Dodatkowe badania krwi, które może zlecić urolog
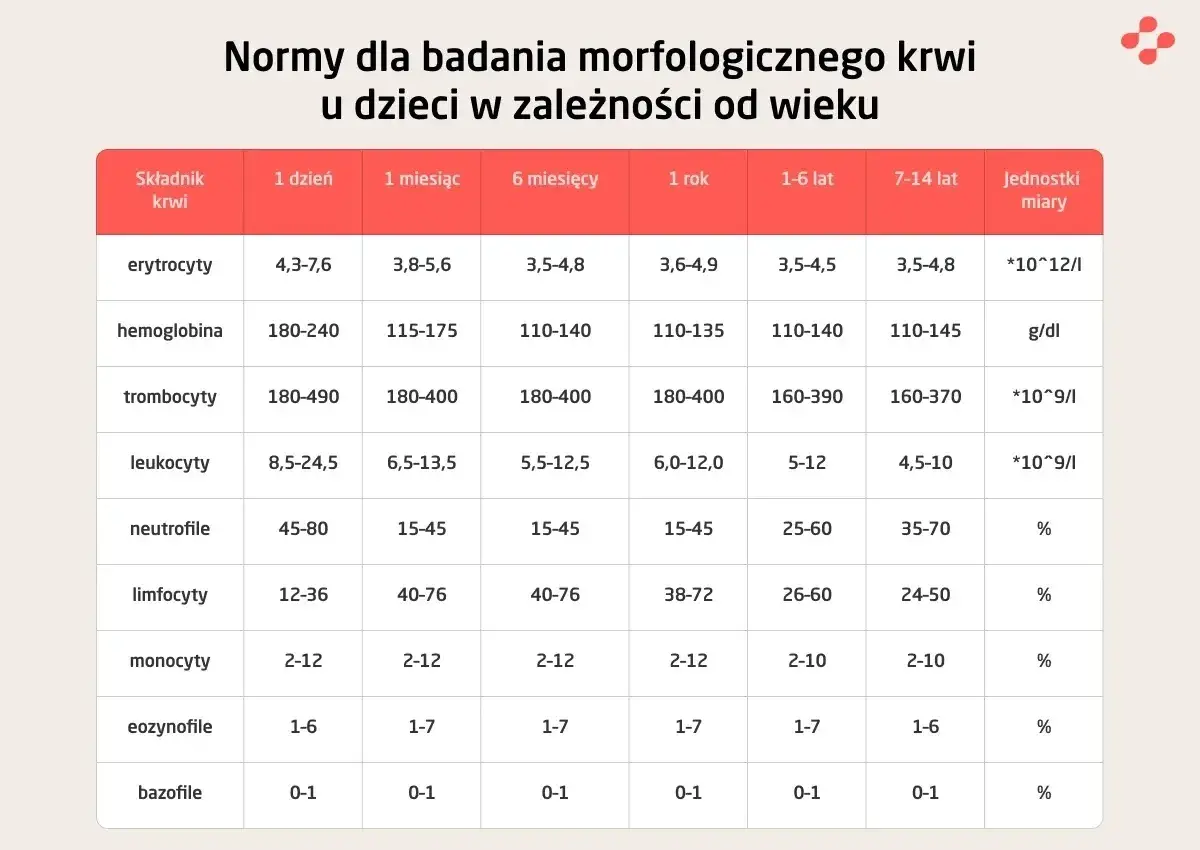
Poza specyficznymi badaniami urologicznymi, często zlecamy także bardziej ogólne badania krwi, które dostarczają cennych informacji o ogólnym stanie zdrowia pacjenta. Morfologia krwi jest tutaj podstawą. Pozwala mi ona ocenić liczbę i jakość czerwonych i białych krwinek oraz płytek krwi. Jest to kluczowe w wykrywaniu niedokrwistości, która może towarzyszyć przewlekłym chorobom nerek, a także w identyfikacji stanów zapalnych czy infekcji, które mogą wpływać na układ moczowy. Morfologia to szybkie i proste badanie, które daje mi szeroki obraz kondycji organizmu.
Poziom kwasu moczowego a ryzyko kamicy nerkowej
Kwas moczowy jest produktem przemiany puryn, które są składnikiem wielu pokarmów. Jego nadmierne stężenie we krwi (hiperurykemia) jest bezpośrednio związane z ryzykiem tworzenia się kamieni moczanowych w nerkach. Jako urolog, zawsze zwracam uwagę na ten parametr u pacjentów z nawracającą kamicą nerkową lub z podejrzeniem dny moczanowej. Badanie poziomu kwasu moczowego we krwi jest kluczowe zarówno w diagnostyce, jak i w profilaktyce kamicy moczowej. Pozwala mi ono na wdrożenie odpowiednich zaleceń dietetycznych oraz farmakologicznych, aby zapobiec powstawaniu nowych kamieni i monitorować pacjentów z już istniejącymi problemami.
CRP i OB: wskaźniki stanu zapalnego w układzie moczowym
Białko C-reaktywne (CRP) i odczyn Biernackiego (OB) to niespecyficzne wskaźniki stanu zapalnego w organizmie. Choć nie wskazują bezpośrednio na konkretną chorobę, ich podwyższone wartości są dla mnie sygnałem, że w organizmie toczy się proces zapalny. W urologii są one niezwykle pomocne w diagnostyce i monitorowaniu infekcji układu moczowego, takich jak zapalenie pęcherza, nerek (odmiedniczkowe zapalenie nerek) czy prostaty. Wysokie CRP lub OB w połączeniu z innymi objawami i badaniami (np. badaniem moczu) pomagają mi ocenić nasilenie infekcji i podjąć decyzję o konieczności wdrożenia leczenia antybiotykami. Monitorowanie tych wskaźników pozwala mi również ocenić skuteczność zastosowanej terapii.
Przygotowanie do badań krwi u urologa
Prawidłowe przygotowanie do badań krwi jest kluczowe dla uzyskania wiarygodnych wyników. Jako urolog, zawsze instruuję moich pacjentów, aby przestrzegali kilku podstawowych zasad:
- Na czczo: Wiele badań, w tym hormony (np. testosteron), kreatynina czy kwas moczowy, wymaga bycia na czczo. Oznacza to, że przez minimum 8-12 godzin przed pobraniem krwi nie należy spożywać żadnych pokarmów ani napojów (poza wodą). Zawsze jednak upewnij się u lekarza lub w laboratorium, czy Twoje konkretne badanie wymaga tej zasady.
- Nawodnienie: Pij dużo wody w dniu poprzedzającym badanie i rano przed pobraniem. Dobre nawodnienie ułatwia pobranie krwi i może zapobiec omdleniom. Wyjątek stanowią sytuacje, gdy lekarz zalecił inaczej (np. w przypadku niektórych badań nerkowych).
- Leki: Poinformuj lekarza o wszystkich przyjmowanych lekach, suplementach diety i ziołach. Niektóre z nich mogą wpływać na wyniki badań. Nigdy nie odstawiaj leków na własną rękę bez konsultacji z lekarzem!
- Unikaj wysiłku: Przed badaniem unikaj intensywnego wysiłku fizycznego, ponieważ może on wpływać na niektóre parametry, np. PSA czy kreatyninę.
- Stres: Staraj się być zrelaksowany. Stres może wpływać na poziom niektórych hormonów.
Przeczytaj również: Urolog Wrona: Dębica, Łódź, Kielce? Znajdź swój adres!
Czynniki, które mogą fałszować wyniki: czego unikać przed pobraniem krwi?
Aby wyniki badań krwi były jak najbardziej miarodajne, należy unikać pewnych czynników, które mogą je zafałszować. Zwracam na to szczególną uwagę, ponieważ błędne wyniki mogą prowadzić do niepotrzebnego stresu lub dalszej, nieuzasadnionej diagnostyki:
- Intensywny wysiłek fizyczny: Może podnieść poziom PSA, kreatyniny, kinazy kreatynowej (CK). Zaleca się unikanie go przez 24-48 godzin przed badaniem.
- Stres i brak snu: Mogą wpływać na poziom hormonów (np. kortyzolu, prolaktyny) oraz wskaźniki stanu zapalnego.
- Spożycie alkoholu i kofeiny: Wpływają na wiele parametrów metabolicznych i hormonalnych. Zaleca się unikanie ich przez co najmniej 24 godziny przed badaniem.
- Niektóre leki: Antybiotyki, leki przeciwzapalne, suplementy diety (np. biotyna) mogą wpływać na wyniki. Zawsze należy to omówić z lekarzem.
- Niewłaściwa dieta przed badaniem: Spożycie tłustych, ciężkostrawnych posiłków może wpływać na poziom lipidów i innych parametrów.
- Aktywność seksualna: Ejakulacja w ciągu 48 godzin przed badaniem PSA może tymczasowo podnieść jego poziom.
Pamiętaj, że świadome podejście do przygotowania to pierwszy krok do rzetelnej diagnozy i skutecznego leczenia.