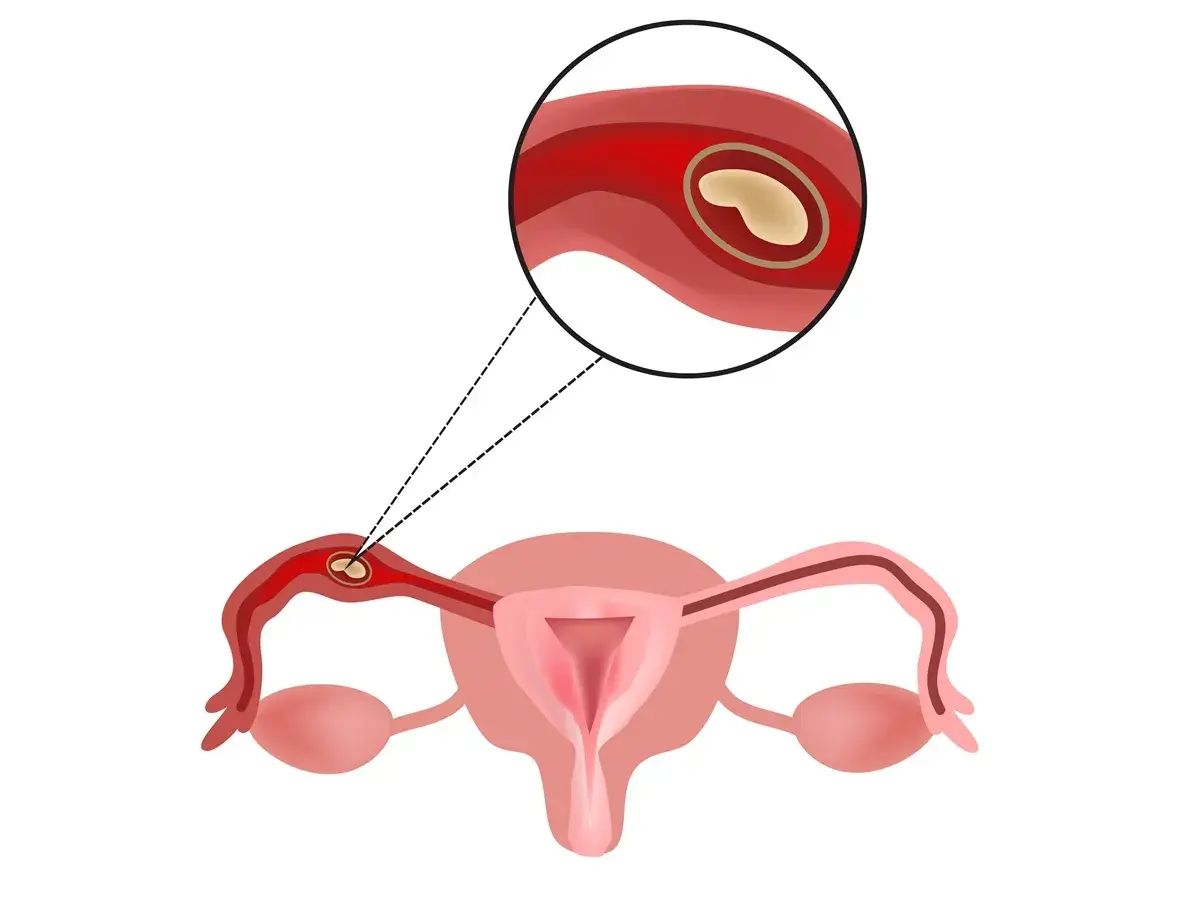
Ciąża pozamaciczna, znana również jako ciąża ektopowa, to stan, w którym zapłodniona komórka jajowa zagnieżdża się poza jamą macicy, najczęściej w jajowodzie. Jest to sytuacja niezwykle poważna i potencjalnie zagrażająca życiu kobiety. Zrozumienie jej objawów jest absolutnie kluczowe dla szybkiej diagnozy i podjęcia odpowiedniego leczenia. W tym artykule omówię zarówno wczesne, często mylące sygnały, jak i te alarmujące, które wskazują na pilną potrzebę interwencji medycznej, abyś wiedziała, kiedy natychmiast szukać pomocy.
Ciąża pozamaciczna: kluczowe objawy i pilna potrzeba działania
- Ciąża pozamaciczna to stan zagrażający życiu, gdzie zapłodniona komórka jajowa zagnieżdża się poza macicą, najczęściej w jajowodzie.
- Wczesne objawy są często mylące i mogą przypominać normalną ciążę lub dolegliwości menstruacyjne, np. brak miesiączki, plamienie czy ból w podbrzuszu.
- Alarmujące sygnały, takie jak nagły, ostry ból, zawroty głowy czy omdlenia, świadczą o pęknięciu jajowodu i wymagają natychmiastowej pomocy medycznej.
- Diagnostyka opiera się na badaniu beta-hCG oraz kluczowym USG dopochwowym, które pozwala zlokalizować pęcherzyk ciążowy.
- W przypadku podejrzenia ciąży pozamacicznej, kluczowe jest niezwłoczne skontaktowanie się z lekarzem, aby uniknąć poważnych konsekwencji.
Jak rozpoznać ciążę pozamaciczną? Zrozumienie pierwszych, często mylących sygnałów
Ciąża ektopowa to sytuacja, w której zapłodnione jajo zamiast zagnieździć się w macicy, wybiera inne miejsce. W około 95-98% przypadków jest to jajowód, ale może również dojść do implantacji w jajniku, szyjce macicy czy jamie brzusznej. Niestety, rozwijający się zarodek w niewłaściwym miejscu nie ma szans na przeżycie, a co ważniejsze, stanowi poważne zagrożenie dla życia kobiety. Wzrastające jajo może doprowadzić do pęknięcia jajowodu i masywnego krwotoku wewnętrznego. Szacuje się, że ciąża pozamaciczna dotyka około 1-2% wszystkich ciąż, co pokazuje, że nie jest to rzadkie zjawisko.
Wczesne objawy ciąży pozamacicznej są często bardzo podstępne i mogą łatwo zmylić, ponieważ przypominają symptomy prawidłowej ciąży lub typowe dolegliwości menstruacyjne. Wiele kobiet doświadcza zatrzymania miesiączki, tkliwości piersi, nudności czy zmęczenia wszystko to są klasyczne oznaki wczesnej ciąży. To właśnie ta podobieństwo sprawia, że diagnoza bywa opóźniona, co zwiększa ryzyko komplikacji.
Jednym z pierwszych sygnałów, na który zwracam szczególną uwagę, jest ból w podbrzuszu. Początkowo może być on tępy, ćmiący i często jednostronny, zlokalizowany po tej stronie, po której doszło do zagnieżdżenia. Może być mylony z bólem owulacyjnym, bólem miesiączkowym lub dyskomfortem typowym dla wczesnej ciąży. Jednak w przypadku ciąży pozamacicznej ból ten ma tendencję do nasilania się i staje się bardziej uporczywy, nie ustępując po typowych środkach przeciwbólowych.
Kolejnym ważnym symptomem jest plamienie lub nietypowe krwawienie z dróg rodnych. Często opisywane jest jako skąpe, brązowe lub ciemnoczerwone, co może różnić się od obfitej miesiączki. Wiele kobiet myli je z tzw. krwawieniem implantacyjnym, które jest normalne we wczesnej ciąży, lub z nieregularną miesiączką. Kluczowe jest zwrócenie uwagi na jego charakter jeśli jest inne niż zwykle, trwa dłużej lub pojawia się w nietypowym momencie cyklu, powinno wzbudzić czujność.
Oczywiście, brak miesiączki jest jednym z najbardziej oczywistych wczesnych objawów ciąży, zarówno prawidłowej, jak i pozamacicznej. Jeśli test ciążowy jest pozytywny, a miesiączka nie pojawia się, ale jednocześnie występują inne niepokojące symptomy, takie jak ból czy plamienie, to jest to sygnał, aby niezwłocznie skonsultować się z lekarzem. W takiej sytuacji nie można zakładać, że wszystko jest w porządku, dopóki nie zostanie to potwierdzone badaniami.
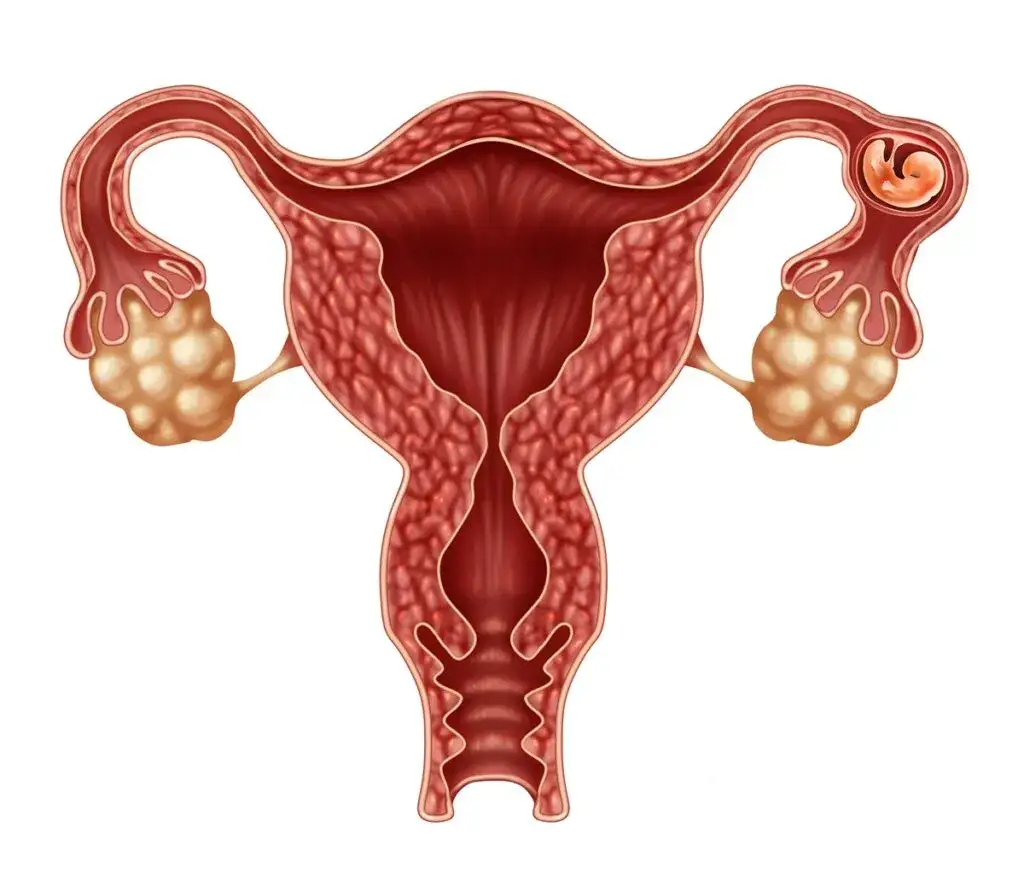
Kiedy objawy stają się alarmujące? Sygnały wymagające natychmiastowej reakcji
W momencie, gdy ciąża pozamaciczna postępuje, a jajowód zaczyna ulegać uszkodzeniu lub pęka, objawy stają się znacznie bardziej dramatyczne i wymagają natychmiastowej interwencji medycznej. Jednym z najbardziej alarmujących sygnałów jest nagły, ostry, kłujący ból w dole brzucha. Ten ból może być tak intensywny, że kobieta nie jest w stanie normalnie funkcjonować. Co więcej, często promieniuje on do ramienia lub obojczyka. Ten nietypowy objaw jest wynikiem podrażnienia przepony przez krew, która wylała się do jamy brzusznej z pękniętego jajowodu. To jest sygnał, którego absolutnie nie wolno lekceważyć.
Wraz z intensywnym bólem, może pojawić się nietypowe krwawienie lub plamienie, które różni się od wczesnych, skąpych sygnałów. Krwawienie to może być bardziej obfite, ciemniejsze lub przybrać postać świeżej krwi. Wskazuje ono na poważniejsze problemy, takie jak krwotok wewnętrzny. Ważne jest, aby odróżnić je od zwykłego plamienia jeśli krwawienie nasila się, towarzyszy mu silny ból i inne objawy, należy natychmiast szukać pomocy.
Pęknięcie jajowodu i krwotok wewnętrzny prowadzą do objawów wstrząsu hipowolemicznego, które są bezpośrednim zagrożeniem życia. Te symptomy obejmują:
- Gwałtowne osłabienie i zawroty głowy, często prowadzące do omdlenia.
- Bladość skóry, która staje się szara i wilgotna.
- Zimne poty, świadczące o reakcji organizmu na utratę krwi.
- Przyspieszone tętno (tachykardia) i niskie ciśnienie krwi.
- Uczucie niepokoju, dezorientacji.
Jeśli doświadczasz któregokolwiek z tych objawów, pamiętaj, że to stan nagły. Każda minuta ma znaczenie.
Jeśli podejrzewasz u siebie ciążę pozamaciczną, a zwłaszcza jeśli pojawiają się alarmujące objawy, takie jak nagły, ostry ból, zawroty głowy czy omdlenia, musisz działać natychmiast. Oto kroki, które należy podjąć:
- Natychmiast wezwij pogotowie ratunkowe (numer 112 lub 999). Podkreśl, że podejrzewasz ciążę pozamaciczną i masz silne objawy. Dyspozytor będzie wiedział, że sytuacja jest pilna.
- Nie próbuj samodzielnie prowadzić samochodu ani prosić o transport osoby, która nie jest przeszkolona medycznie. W przypadku krwotoku wewnętrznego stan może pogorszyć się bardzo szybko, a profesjonalna pomoc medyczna jest niezbędna już w drodze do szpitala.
- Połóż się w pozycji, która jest dla Ciebie najwygodniejsza, najlepiej na plecach z lekko uniesionymi nogami, aby poprawić krążenie.
- Nie jedz ani nie pij niczego, ponieważ w przypadku konieczności nagłej operacji, pusty żołądek jest kluczowy dla bezpieczeństwa znieczulenia.
- Poinformuj personel medyczny o wszystkich objawach, które zauważyłaś, oraz o ostatniej miesiączce i pozytywnym teście ciążowym.
Diagnostyka ciąży pozamacicznej: jak lekarz potwierdza podejrzenia?
Diagnostyka ciąży pozamacicznej to proces, który wymaga połączenia kilku metod, aby postawić pewne rozpoznanie. Kluczową rolę odgrywają seryjne badania poziomu beta-hCG we krwi. Pojedynczy wynik tego hormonu nie jest wystarczający, ponieważ jego stężenie rośnie w każdej ciąży. W przypadku prawidłowej ciąży poziom beta-hCG powinien podwajać się co około 48-72 godziny (czyli przyrost powinien wynosić co najmniej 66%). W ciąży pozamacicznej ten przyrost jest zazwyczaj wolniejszy, niższy niż 66% w ciągu 48 godzin, a czasem nawet poziom hormonu może spadać. To właśnie dynamika zmian jest dla nas, lekarzy, niezwykle ważnym wskaźnikiem.
Absolutnie kluczowym elementem diagnostyki jest badanie USG dopochwowe. To ono pozwala ginekologowi zlokalizować pęcherzyk ciążowy. Przy określonym poziomie beta-hCG we krwi (zwykle powyżej 1500-2000 mIU/ml, choć wartości mogą się różnić w zależności od laboratorium i sprzętu USG), pęcherzyk ciążowy powinien być już widoczny w jamie macicy. Jeśli poziom beta-hCG jest wysoki, a pęcherzyk ciążowy nie jest widoczny w macicy, to silnie sugeruje ciążę ektopową. Czasem w macicy może być widoczny tzw. "pusty pęcherzyk ciążowy" lub płyn w zatoce Douglasa, co również może wskazywać na ciążę pozamaciczną lub poronienie. W takich sytuacjach konieczne są dalsze, często pilne, obserwacje i badania.
Nie można zapominać o znaczeniu dokładnego wywiadu lekarskiego oraz badania ginekologicznego. To podstawa każdego rozpoznania. Lekarz zapyta o objawy, przebieg cyklu miesiączkowego, historię medyczną, przebyte operacje czy infekcje. Badanie ginekologiczne może ujawnić tkliwość w obrębie przydatków (jajników i jajowodów) lub powiększenie jajowodu. Wszystkie te elementy wywiad, badanie fizykalne, badania laboratoryjne i obrazowe tworzą spójny obraz, który pozwala na postawienie prawidłowej diagnozy.
Kto jest w grupie ryzyka? Czynniki zwiększające prawdopodobieństwo ciąży ektopowej
Choć ciąża pozamaciczna może wystąpić u każdej kobiety, istnieją pewne czynniki, które znacząco zwiększają jej ryzyko. Jednym z głównych są przebyte infekcje, zwłaszcza stany zapalne narządów miednicy mniejszej (PID Pelvic Inflammatory Disease), często wywołane przez choroby przenoszone drogą płciową, takie jak chlamydia czy rzeżączka. Infekcje te mogą prowadzić do uszkodzenia i bliznowacenia jajowodów, co utrudnia prawidłowy transport zapłodnionej komórki jajowej do macicy. Podobnie, przebyte operacje w obrębie jajowodów (np. w celu przywrócenia ich drożności) lub inne operacje w jamie brzusznej (np. appendektomia) mogą tworzyć zrosty, które również zaburzają funkcjonowanie jajowodów.
Inne istotne czynniki ryzyka to endometrioza, choroba charakteryzująca się obecnością tkanki podobnej do błony śluzowej macicy poza jej jamą. Endometrioza może prowadzić do powstawania zrostów i zmian w jajowodach, co sprzyja zagnieżdżeniu zarodka w niewłaściwym miejscu. Stosowanie wkładki wewnątrzmacicznej (IUD), choć skutecznie zapobiega ciąży wewnątrzmacicznej, nie chroni w 100% przed ciążą pozamaciczną. Jeśli kobieta zajdzie w ciążę z wkładką, ryzyko, że będzie to ciąża ektopowa, jest zwiększone. Co więcej, techniki wspomaganego rozrodu, takie jak zapłodnienie in vitro (IVF), również wiążą się z nieco wyższym ryzykiem ciąży pozamacicznej, nawet jeśli zarodek jest transferowany bezpośrednio do macicy.
Warto również wspomnieć o czynnikach związanych z wiekiem i stylem życia. Wiek kobiety powyżej 35 lat zwiększa prawdopodobieństwo wystąpienia ciąży ektopowej. Ponadto, palenie papierosów jest uznanym czynnikiem ryzyka. Nikotyna i inne substancje chemiczne zawarte w dymie tytoniowym mogą negatywnie wpływać na ruchliwość rzęsek w jajowodach, które są odpowiedzialne za przesuwanie zapłodnionej komórki jajowej w kierunku macicy, co zwiększa ryzyko jej zagnieżdżenia poza macicą. Zawsze podkreślam moim pacjentkom, że zdrowy styl życia ma wpływ na wiele aspektów płodności i zdrowia reprodukcyjnego.Jak wygląda leczenie ciąży pozamacicznej? Dostępne metody i ich konsekwencje
Leczenie ciąży pozamacicznej zawsze jest dostosowywane indywidualnie do stanu pacjentki, wielkości zmiany, lokalizacji ciąży oraz poziomu beta-hCG. W niektórych, ściśle określonych przypadkach, gdy ciąża jest w bardzo wczesnym stadium, pacjentka jest stabilna hemodynamicznie, nie ma krwawienia wewnętrznego, a poziom beta-hCG jest stosunkowo niski i nie rośnie zbyt szybko, możliwe jest zastosowanie leczenia farmakologicznego metotreksatem. Jest to lek, który hamuje rozwój komórek zarodka, prowadząc do jego obumarcia i resorpcji. To podejście pozwala uniknąć operacji, ale wymaga ścisłej obserwacji i seryjnych pomiarów beta-hCG, aby upewnić się, że leczenie jest skuteczne.
W większości przypadków jednak konieczne jest leczenie operacyjne. "Złotym standardem" jest laparoskopia małoinwazyjna metoda, polegająca na wprowadzeniu narzędzi chirurgicznych przez niewielkie nacięcia w powłokach brzusznych. Podczas laparoskopii ginekolog może wykonać salpingotomię, czyli nacięcie jajowodu i usunięcie zarodka, zachowując jajowód. Jest to preferowana opcja, jeśli jajowód nie jest zbyt uszkodzony i istnieje szansa na jego prawidłowe funkcjonowanie w przyszłości. Jeśli jednak jajowód jest znacznie uszkodzony lub pęknięty, konieczne może być wykonanie salpingektomii, czyli usunięcia całego jajowodu. Usunięcie jednego jajowodu nie oznacza całkowitej bezpłodności, ponieważ kobieta nadal może zajść w ciążę dzięki drugiemu jajowodowi. W rzadszych, bardziej skomplikowanych przypadkach, zwłaszcza przy masywnym krwotoku, konieczna może być laparotomia, czyli otwarcie powłok brzusznych.
Niezależnie od metody leczenia, utrata ciąży pozamacicznej jest zawsze trudnym i często traumatycznym doświadczeniem dla kobiety i jej partnera. To nie tylko fizyczne cierpienie, ale także ogromny ból emocjonalny związany z utratą nadziei na dziecko. Bardzo ważne jest, aby w tym trudnym czasie szukać wsparcia. Nie wahaj się porozmawiać z psychologiem, poszukać grup wsparcia dla kobiet po stracie ciąży, a przede wszystkim opierać się na wsparciu bliskich rodziny i przyjaciół. Pamiętaj, że masz prawo do przeżywania żałoby, a pomoc jest dostępna.