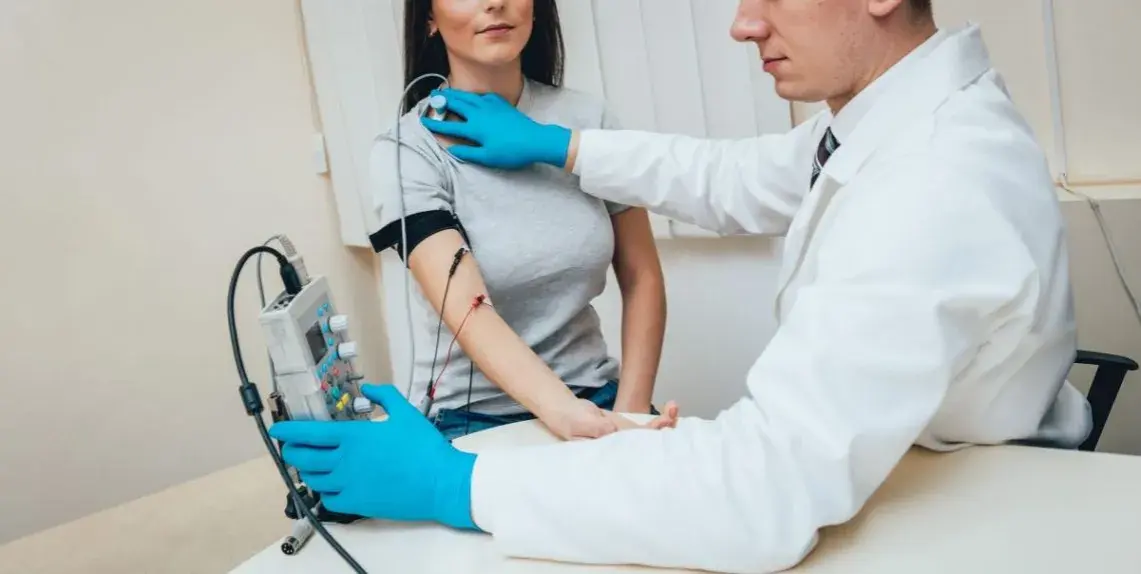
Badanie EMG kończyn dolnych to kluczowa procedura diagnostyczna, która pozwala na szczegółową ocenę funkcjonowania nerwów i mięśni w nogach. Jeśli doświadczasz niewyjaśnionego drętwienia, osłabienia, mrowienia czy bólu w kończynach dolnych, to badanie może dostarczyć lekarzowi niezbędnych informacji do postawienia trafnej diagnozy. W tym artykule kompleksowo wyjaśnię, na czym polega ta procedura, jak się do niej przygotować i czego możesz się spodziewać.
Badanie EMG kończyn dolnych kompleksowa ocena nerwów i mięśni w nogach
- Badanie EMG kończyn dolnych to procedura diagnostyczna oceniająca funkcjonowanie nerwów obwodowych (neurografia) i mięśni (miografia) w nogach.
- Wykonuje się je w celu diagnozy polineuropatii, rwy kulszowej, uszkodzeń nerwów po urazach, miastenii, miopatii oraz niewyjaśnionego osłabienia czy drętwienia.
- Procedura składa się z dwóch etapów: elektroneurografii (ENG) z użyciem elektrod powierzchniowych i niewielkiego prądu oraz elektromiografii (EMG) z cienką elektrodą igłową.
- ENG jest zazwyczaj bezbolesne (mrowienie), natomiast EMG może powodować dyskomfort lub lekki ból, porównywalny do zastrzyku.
- Przygotowanie obejmuje unikanie kremów na skórze nóg, poinformowanie lekarza o lekach (szczególnie przeciwzakrzepowych) i rozruszniku serca.
- Badanie trwa od 20 do 60 minut, a wstępne wyniki są często omawiane od razu.
Badanie EMG nóg i dlaczego lekarz je zleca? Czym jest elektromiografia (EMG) i co ocenia w kończynach dolnych?
Elektromiografia (EMG) kończyn dolnych to zaawansowana procedura diagnostyczna, która pozwala mi jako specjaliście ocenić, jak dobrze funkcjonują Twoje mięśnie i nerwy obwodowe w nogach. To niezwykle ważne badanie, gdy podejrzewamy problemy neurologiczne lub mięśniowe. W rzeczywistości, badanie EMG składa się z dwóch głównych, uzupełniających się części: elektroneurografii (ENG), która skupia się na nerwach, oraz właściwej elektromiografii (EMG), która bada aktywność mięśni.
Dwa kluczowe elementy badania: neurografia (ENG) i miografia (EMG)
Pierwsza część, czyli elektroneurografia (ENG), to badanie przewodnictwa nerwowego. Pozwala mi sprawdzić, jak szybko i z jaką siłą impulsy elektryczne są przewodzone przez Twoje nerwy obwodowe. Dzięki temu mogę ocenić, czy nerwy są uszkodzone, czy ich osłonka mielinowa jest w dobrym stanie, a także czy nie są uciskane. To podstawa do diagnozy wielu schorzeń, od rwy kulszowej po polineuropatie.
Druga część, elektromiografia (EMG), koncentruje się na ocenie czynności elektrycznej samych mięśni. Wprowadzając bardzo cienką elektrodę igłową bezpośrednio do mięśnia, mogę zarejestrować jego aktywność elektryczną zarówno w spoczynku, jak i podczas skurczu. To pozwala mi zidentyfikować ewentualne uszkodzenia mięśni (miopatie) lub problemy z ich unerwieniem, które mogą świadczyć o chorobach neuronu ruchowego.
Najczęstsze powody, dla których kieruje się pacjentów na to badanie
Jako neurolog, kieruję pacjentów na badanie EMG kończyn dolnych w wielu sytuacjach, gdy chcę dokładnie zrozumieć przyczynę ich dolegliwości. Oto najczęstsze wskazania:
- Podejrzenie zespołu cieśni stępu: Gdy objawy takie jak ból, mrowienie czy drętwienie dotyczą stopy i kostki, a ja podejrzewam ucisk nerwu piszczelowego.
- Diagnostyka polineuropatii: To grupa schorzeń, w których dochodzi do uszkodzenia wielu nerwów obwodowych, często związanych z cukrzycą, chorobami autoimmunologicznymi czy toksynami. EMG pomaga określić typ i stopień uszkodzenia.
- Ocena uszkodzeń nerwów po urazach: Jeśli doszło do urazu nogi, który mógł uszkodzić nerw (np. nerw strzałkowy czy kulszowy), badanie pozwala ocenić zakres i rokowania.
- Diagnostyka miastenii: Choroby złącza nerwowo-mięśniowego, takie jak miastenia, objawiają się osłabieniem mięśni i wymagają precyzyjnej diagnostyki EMG.
- Diagnostyka miopatii: W przypadku chorób pierwotnie mięśniowych, badanie EMG pozwala odróżnić je od schorzeń nerwowych.
- Choroby neuronu ruchowego: W tym stwardnienie zanikowe boczne (SLA), gdzie EMG pomaga w potwierdzeniu diagnozy.
- Niewyjaśnione osłabienie, mrowienie, drętwienie czy ból mięśni nóg: Gdy inne badania nie dają jasnej odpowiedzi, EMG często rozjaśnia sytuację.
Jak krok po kroku wygląda badanie EMG? Przewodnik dla pacjenta
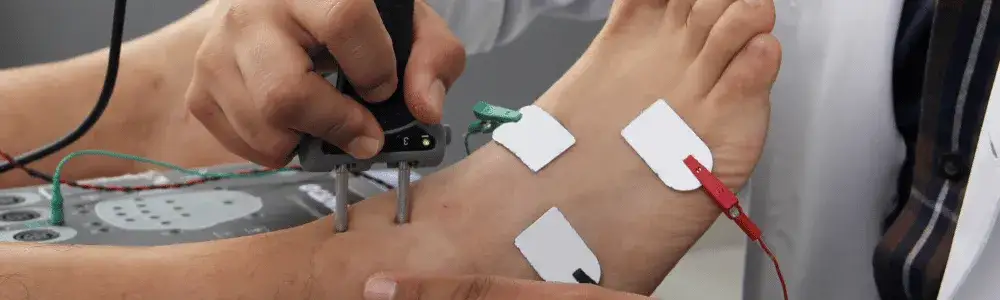
Pierwszy etap: badanie przewodnictwa nerwowego (ENG) czego się spodziewać?
Rozpoczynamy od elektroneurografii (ENG). Na skórze Twojej nogi, w miejscach przebiegu badanych nerwów, przykleję specjalne elektrody powierzchniowe. Następnie, za pomocą niewielkiego urządzenia, będę stymulować nerw prądem o bardzo niskim napięciu w kilku punktach. Nie obawiaj się, to nie jest bolesne! Większość pacjentów opisuje to jako lekkie "pukanie", mrowienie lub uczucie wibracji. Celem tego etapu jest zmierzenie, z jaką prędkością i z jaką siłą impuls elektryczny jest przewodzony przez nerw. To pozwala mi ocenić jego funkcje, a także zlokalizować ewentualne uszkodzenia czy miejsca ucisku.
Drugi etap: ocena pracy mięśni za pomocą elektrody igłowej (EMG)
Kolejnym krokiem jest właściwa elektromiografia (EMG), często nazywana "próbą igłową". W tej części badania, wprowadzę w badany mięsień bardzo cienką, jednorazową elektrodę igłową. Jej zadaniem jest rejestrowanie naturalnej aktywności elektrycznej mięśnia. Będę prosić Cię o rozluźnienie mięśnia, a następnie o jego delikatne, a potem maksymalne napięcie. Dzięki temu mogę ocenić aktywność mięśnia zarówno w spoczynku, jak i podczas różnego stopnia skurczu. To pozwala mi wykryć nieprawidłowości charakterystyczne dla chorób mięśni lub nerwów.
Czy badanie EMG boli? Realne odczucia pacjentów
Wiem, że wielu pacjentów obawia się bólu związanego z badaniem EMG. Chcę Cię uspokoić. Jak wspomniałam, elektroneurografia (ENG) jest zazwyczaj bezbolesna, a odczucia ograniczają się do mrowienia, "pukania" czy lekkich skurczów mięśni. W przypadku elektromiografii (EMG) z elektrodą igłową, odczucia mogą być nieco bardziej intensywne. Wprowadzenie igły może powodować dyskomfort lub lekki, przemijający ból, który pacjenci często porównują do zastrzyku domięśniowego. Jest to jednak krótkotrwałe i zazwyczaj dobrze tolerowane. Zawsze staram się przeprowadzić badanie jak najdelikatniej, dbając o Twój komfort.
Ile czasu trzeba zarezerwować na całą procedurę?
Czas trwania badania EMG kończyn dolnych jest zmienny i zależy od zakresu badania oraz schorzenia, które chcemy zdiagnozować. Zazwyczaj cała procedura trwa od 20 do 60 minut. Zawsze informuję pacjentów, aby zarezerwowali sobie nieco więcej czasu, aby uniknąć pośpiechu.
Jak przygotować się do badania EMG kończyn dolnych? Co zrobić (a czego unikać) w dniu badania?
Odpowiednie przygotowanie do badania EMG jest kluczowe dla uzyskania wiarygodnych wyników. Oto kilka ważnych wskazówek, które zawsze przekazuję moim pacjentom:
- Skóra: W dniu badania nie należy używać żadnych kremów, maści, balsamów ani olejków na skórę nóg. Mogą one utrudniać przewodzenie impulsów elektrycznych i wpływać na jakość sygnału. Skóra powinna być czysta i sucha.
- Wysiłek fizyczny: Bezpośrednio przed badaniem unikaj intensywnego wysiłku fizycznego, który mógłby wpłynąć na aktywność mięśni.
Leki, rozrusznik serca, ciąża o czym musisz poinformować lekarza?
Bardzo ważne jest, abyś przed badaniem przekazał mi wszystkie istotne informacje o swoim stanie zdrowia:
- Leki: Koniecznie poinformuj mnie o wszystkich przyjmowanych lekach, zwłaszcza tych, które wpływają na krzepnięcie krwi (np. Acard, Warfin, Xarelto, Pradaxa). W niektórych przypadkach może być konieczne ich odstawienie lub zmiana dawkowania przed próbą igłową, ale zawsze po konsultacji z lekarzem prowadzącym.
- Rozrusznik serca/kardiowerter-defibrylator: Jeśli posiadasz rozrusznik serca lub kardiowerter-defibrylator, musisz mnie o tym bezwzględnie poinformować. Wymaga to zachowania szczególnej ostrożności podczas badania.
- Ciąża: Ciąża nie jest przeciwwskazaniem do wykonania badania EMG, ale zawsze proszę o poinformowanie mnie o tym fakcie.
- Na czczo: Do badania EMG nie musisz być na czczo. Możesz normalnie jeść i pić przed wizytą.
Jak się ubrać, żeby ułatwić przebieg badania?
Aby ułatwić mi pracę i zapewnić Ci komfort, zalecam ubranie się w luźne, wygodne ubrania, które umożliwią łatwe odsłonięcie całych kończyn dolnych. Unikaj obcisłych spodni czy rajstop, które mogłyby utrudniać dostęp do badanych obszarów.
Wskazania do EMG nóg: jakie choroby pomaga zdiagnozować?
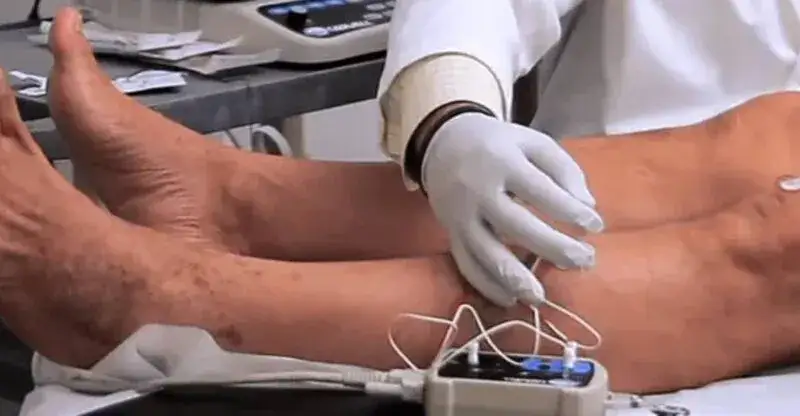
Gdy problemem jest ból i drętwienie: rwa kulszowa i zespoły uciskowe
Badanie EMG jest niezwykle pomocne w diagnozowaniu przyczyn bólu i drętwienia kończyn dolnych. Często pacjenci zgłaszają się z objawami rwy kulszowej, gdzie ucisk na korzenie nerwowe w kręgosłupie lędźwiowym powoduje promieniujący ból i drętwienie w nodze. Dzięki EMG mogę ocenić, który nerw jest uszkodzony i w jakim stopniu. Podobnie jest w przypadku zespołów uciskowych nerwów obwodowych, takich jak zespół cieśni stępu, gdzie nerw piszczelowy jest uciskany w okolicy kostki. Badanie pozwala mi precyzyjnie zlokalizować miejsce ucisku i ocenić jego nasilenie.
Diagnostyka polineuropatii kiedy nerwy przestają prawidłowo działać
Polineuropatie to grupa chorób, w których dochodzi do uszkodzenia wielu nerwów obwodowych, co prowadzi do zaburzeń czucia, osłabienia mięśni, a nawet zaników. Najczęstszą przyczyną jest polineuropatia cukrzycowa, ale mogą ją wywoływać także choroby autoimmunologiczne, niedobory witamin czy toksyny. Badanie EMG jest tutaj nieocenione, ponieważ pozwala mi określić typ polineuropatii (czy uszkodzone są głównie osłonki mielinowe, czy same aksony nerwowe), jej nasilenie oraz stopień zaawansowania. To kluczowe dla wdrożenia odpowiedniego leczenia.
Ocena skutków urazów i uszkodzeń mechanicznych nerwów
Po urazach mechanicznych, takich jak złamania czy głębokie rany, nerwy w kończynach dolnych mogą ulec uszkodzeniu. Przykładem jest uszkodzenie nerwu strzałkowego, które może prowadzić do opadania stopy, lub nerwu kulszowego. Badanie EMG pozwala mi ocenić stopień i rodzaj uszkodzenia nerwu czy jest to tylko chwilowe porażenie, czy doszło do przerwania ciągłości nerwu. Dzięki temu mogę prognozować szanse na regenerację i zaplanować dalsze postępowanie, w tym ewentualną rehabilitację czy leczenie chirurgiczne.
Rzadsze schorzenia: miastenia, miopatie i choroby neuronu ruchowego
Choć rzadsze, badanie EMG jest również niezastąpionym narzędziem w diagnozowaniu bardziej złożonych schorzeń. W przypadku miastenii, choroby złącza nerwowo-mięśniowego, EMG pozwala wykryć charakterystyczne zaburzenia przewodnictwa między nerwem a mięśniem. Miopatie, czyli choroby pierwotnie mięśniowe, również mają swoje specyficzne wzorce w zapisie EMG, co pozwala mi odróżnić je od schorzeń nerwowych. Ponadto, w diagnostyce chorób neuronu ruchowego, takich jak stwardnienie zanikowe boczne (SLA), EMG dostarcza kluczowych informacji o postępującym uszkodzeniu komórek nerwowych odpowiedzialnych za ruch.
Co dzieje się po badaniu EMG i jak interpretować wyniki?
Bezpośrednie zalecenia po zakończeniu procedury
Po zakończeniu badania EMG kończyn dolnych, zazwyczaj nie ma żadnych specjalnych zaleceń. Badanie jest generalnie bezpieczne, a ewentualne dolegliwości są krótkotrwałe. Możesz odczuwać niewielki ból lub tkliwość w miejscach wkłucia igły, podobnie jak po zastrzyku, ale zazwyczaj ustępują one szybko. Możesz od razu wrócić do swoich codziennych aktywności.
Jak długo czeka się na oficjalny opis badania?
Często, jako neurolog wykonujący badanie, jestem w stanie omówić z Tobą wstępne spostrzeżenia i wyniki bezpośrednio po zakończeniu procedury. Pełny, oficjalny opis badania z dokładną analizą i wnioskami jest zazwyczaj przygotowywany w ciągu kilku dni roboczych. Otrzymasz go w formie pisemnej, abyś mógł przedstawić go swojemu lekarzowi prowadzącemu.
Przeczytaj również: Płyn mózgowo-rdzeniowy: co wykrywa? Infekcje, SM, nowotwory
Kto analizuje wynik i co on oznacza dla dalszego leczenia?
Wynik badania EMG jest analizowany przeze mnie, czyli specjalistę neurologa, który ma doświadczenie w interpretacji tego typu zapisów. Na podstawie zebranych danych, mogę postawić diagnozę, potwierdzić lub wykluczyć wcześniejsze podejrzenia, a także ocenić stopień zaawansowania choroby. Następnie, omawiam z Tobą wyniki i wspólnie decydujemy o dalszych krokach leczenia lub ewentualnej, dodatkowej diagnostyce. Pamiętaj, że badanie EMG jest jednym z elementów układanki diagnostycznej i zawsze jest interpretowane w kontekście Twoich objawów klinicznych i innych badań.